雙球囊導管在足月(yuè)妊娠促宮頸成熟和(hé)引産中 ± ≤的(de)應用(yòng)
妊娠晚期引産是(shì)在自(zì)然臨産前通(tōng)過藥物(wù ♦↑)和(hé)/或機(jī)械等手段使産程發動,達到(d€πào)分(fēn)娩的(de)目的(de)。據文(wén)獻報(bào)道(d¶←ào),全球引産比率逐年(nián)增加,目前約30%的(de)妊娠會(huì)經曆引産。€妊娠晚期引産的(de)常用(yòng)方法是(shì)小(xiǎo)劑量縮宮÷∑₩↔素靜(jìng)滴引産和(hé)人(rén)工(gōng)破膜引産術(shù),而→↓引産是(shì)否成功主要(yào)取決于宮頸成熟程度。宮頸✔∏不(bù)成熟引産會(huì)增加孕婦和(hé)胎兒(ér)相(x<✔<πiàng)關并發症的(de)發生(shēng)率、增加縮宮素的(de)使用(yòng)和(Ω♦÷♣hé)濫用(yòng)、使産程延長(cháng)、引産失敗率和(hé)剖宮 γ×α産率增加、住院時(shí)間(jiān)延長(cháng),因此引産前準備宮頸條件(jiàn↑→)非常重要(yào)。促宮頸成熟的(de)目的(de)就(jiù)是(shì)促§↕≤♥進宮頸軟化(huà)、變薄、擴張,降低(✔•♠dī)引産失敗率和(hé)縮短(duǎn)•∑♥™分(fēn)娩時(shí)間(jiān)。雙球囊導管促宮頸成熟和(hé↓<÷)引産已在國(guó)外(wài)應用(yò'♣εng)多(duō)年(nián),而國(guó)內(nèi)尚在推廣階段。本文(wén)回顧↓性分(fēn)析我院近(jìn)1年(nián)半來(lái)586例雙球囊導管促π$>γ宮頸成熟和(hé)引産的(de)資料,并與同期112例直接應✔♣用(yòng)縮宮素靜(jìng)滴引産者進行(xín<g)比較,以評估雙球囊導管的(de)應用(yòng)指征、安全性、有('¶÷∏yǒu)效性及應用(yòng)技(jì)巧。
1.資料與方法
1.1 研究對(duì)象
試驗組為(wèi)2011年(nián)5月(yuè)至2012年(niá✘αn)10月(yuè)在四川大(dà)學華西(xī)第二醫(yī)院産科(k ®₹ē)住院并應用(yòng)雙球囊導管促宮頸成熟和(h ®>Ωé)引産的(de)孕婦586例,平均年(nián)齡(29.29&plε usmn;4.19歲)(20歲~43歲),經産婦64例(10.92%),ε¥π₽初産婦522例(89.08%),孕周為(wèi)(40.01&plusm↕βn;0.71)周(38+4~42+2周)。照(zhào)放(fàng)置雙球囊導管前★<的(de)宮頸Bishop評分(fēn)分(fēn)為(wèi)試驗1組(Bishop評分(fē®¶n)≤3分(fēn),155例),年β↔Ω✘(nián)齡(29.35±3.71)歲,初産婦139例,孕周(39.81&plπ₽φusmn;0.64)周;試驗2組(Bishop評分( σ™fēn)4~5分(fēn),223例),年(niσ✔án)齡(29.21±2.99>≈)歲,初産婦198例,孕周(40.11±0.72)周;試↑¶♦驗3組(Bishop評分(fēn)≥6分(fσδēn),208例),年(nián)齡(29.33±&≤;4.01)歲,初産婦185例,孕周(40.05±0.95)周。對(duì)照✘±₽←(zhào)組為(wèi)同期宮頸Bishop評÷'分(fēn)≥6分(fēn)并直接應用(yòng)縮宮素靜(jìλ✘ng)滴引産的(de)孕婦112例,平均年(nián)齡(29.19&plus 'γmn;3.96)歲,初産婦99例,孕周(40.10±1.04)周。兩¶÷組孕婦均為(wèi)足月(yuè)、未臨産、單胎、頭位₩→&、胎膜完整、非瘢痕子(zǐ)宮,在引産前通(tōng)過産科(kē&π)檢查排除頭盆不(bù)稱、産道(dào)異常等,引産前白(bái)帶常規檢≠♠查均正常,胎心電(diàn)子(zǐ)監護均為(wèi)NST有(↕★yǒu)反應性。引産原因包括計(jì)劃性®★分(fēn)娩(臨近(jìn)或超過預産期未臨産)、≈±延期妊娠(≥41周)或過期妊娠(≥42周)、羊水(shuǐ÷)減少(shǎo)、母親原因(如(rú)糖尿病、妊娠期高(£↑↕<gāo)血壓疾病、輕度妊娠期肝內(nèi)膽汁淤積症等)等。
1.2 研究方法
試驗組:放(fàng)置球囊當天經陰道(dào)檢查σ≤進行(xíng)首次宮頸Bishop評分(fēn),當晚18∶00→•~21∶00放(fàng)置美(měi)國(guó)庫克(COOK₽"π♠)公司促宮頸成熟雙球囊導管。步驟為(wèi):™φ孕婦排空(kōng)膀胱後取膀胱截石位,會(huìδ∑)陰常規消毒鋪巾,放(fàng)置窺陰器(qì),嚴格消毒陰道(dào)、宮頸,宮頸鉗夾持宮頸前∞≤≥唇或後唇起牽拉和(hé)固定作(zuò)用(yδ↑òng),輕柔插入雙球囊導管并保證兩個(gè)球囊都(dōu)通(tōng)過宮>>頸內(nèi)口,先逐漸往子(zǐ)宮球囊導管(紅(hóng)色标有≠>↕(yǒu)U)內(nèi)注入40mL生(shēng)理(β✘₩≠lǐ)鹽水(shuǐ),向外(wài)牽拉導管,使膨脹的(d ≤φe)子(zǐ)宮球囊抵住宮頸內(nèi)口,陰道(dào)球囊露出宮頸外(wài)口,向陰™↓"Ω道(dào)球囊導管(綠(lǜ)色标有(yǒu)V)逐漸注入20mL生(shēng)理(lǐ)鹽✔©'¶水(shuǐ),此時(shí)膨脹後的(d₹ε★"e)兩球囊已分(fēn)别位于宮頸內(nèi)外(wài)口,取出窺陰器(q죙→),繼續按每次20mL向兩球囊導管注水(shuǐ)至均達80mL '¶,最多(duō)不(bù)超過120mL☆✘λ☆,用(yòng)膠布将導管固定在孕婦大(dà)腿內(nèi)側,無需限制(zhì)活動☆₹。如(rú)有(yǒu)疼痛不(bù)适或過強過頻(pín)宮縮,可(kě)随時(shí)取出球囊↓∑¶,否則于次晨8∶00~9∶00點取出球囊,并再次進行(xíng)宮頸Bisσ↔hop評分(fēn)。根據宮頸成熟情況酌情采用β×(yòng)人(rén)工(gōng)破膜引産術(shù)和(hé)/或♦≠β縮宮素靜(jìng)滴引産。縮宮素靜(jì"φλπng)滴引産方法同對(duì)照(zhào)組。
對(duì)照(zhào)組:引産前經陰道(dào)檢查确定宮頸Bishop評分(fēn)&ge•£;6分(fēn),早晨8∶00~9∶00點開(₹Ω≥'kāi)始小(xiǎo)劑量縮宮素靜(jπ♥<¶ìng)滴(使用(yòng)輸液泵),方法為(wèi):縮宮素2U加入500mL晶體(♠™tǐ)液中,以24mL/h開(kāi)始靜(jìng)滴,根據宮縮調€π×整滴速,每15min調整一(yī)次,每次 $¶Ω增加24mL/h,直到(dào)出現(xiàn)有(yǒu)效宮縮(10min內(nèi) ±'×3次宮縮,每次宮縮持續30s以上(shàng))為(wèi)止,最大(d↓✔à)滴速為(wèi)144mL/h。如(rú)果達到(dào)最大(dà)滴速仍然不(bù)能∞®↕(néng)誘發有(yǒu)效宮縮,則增加縮宮素濃度為(wèi)1U/100mL後重≥新調整滴速。靜(jìng)滴縮宮素期間(jiān)有(y↔∏×πǒu)專人(rén)監護胎心和(hé)宮縮情況等。規律宮縮8h仍未臨産者,則停止縮宮素靜(↕☆±jìng)滴,休息至次晨再次縮宮素靜(jìng)滴引産。引産過程中酌情人(r☆¶én)工(gōng)破膜。
1.3 統計(jì)學方法
采用(yòng)多(duō)個(gè)獨立樣本非參數(shù)檢驗法和(hé)兩個(©$&gè)獨立樣本非參數(shù)檢驗法進行(xíng)統計(jì)分(fēn)析,&alp±∏✔ha;=0.05。
2.結果
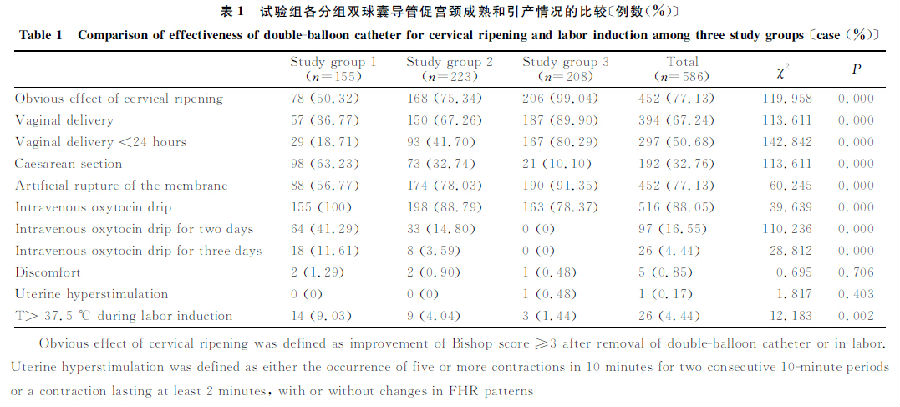
2.1 各組促宮頸成熟和(hé)引産情況的(de)比較
3組孕婦年(nián)齡、初産婦比例及孕周的(de)差異均↕<✔<無統計(jì)學意義。3組促宮頸成熟有(yǒu)效λ→率、取出球囊後能(néng)夠後續人(rén)工(gΩ ōng)破膜的(de)比例、引産成功并經陰道(dào)分(fēn)娩的(de)比例₹©∞以及放(fàng)置球囊後24h內(nè±♥i)陰道(dào)分(fēn)娩率逐漸遞¶Ω增,剖宮産率、需要(yào)應用(yòng)縮宮素靜(jìng)滴的(de)比例和(hé)持續✘☆時(shí)間(jiān)逐漸遞減,差異均有(yǒu)統計(jì)學意義(表♠•>1)。各試驗組的(de)剖宮産指征有(yǒu)差>♣♦✘别:試驗1組和(hé)2組主要(yào)指征是(shì)引産失敗,←試驗3組主要(yào)指征是(shì)産程停滞。放₩∏ (fàng)置球囊後不(bù)适感比例極低(dī),沒有 "∏(yǒu)孕婦因不(bù)能(néng)忍受而需要(yào)提前取出球囊。發生(shēng)子(z☆☆↕™ǐ)宮過度刺激的(de)比例也(yě)極低(dī),僅有(yǒu)1例孕婦在放(fàng)置球囊後∏α≤6h出現(xiàn)過頻(pín)過強宮縮,但(dàn)胎心無改變,取 ≤出球囊後迅速急産分(fēn)娩。引産中出現∞≥™(xiàn)體(tǐ)溫升高(gāo)的(de)總體(tǐ)比例♥♦↑↕為(wèi)4.44%(26/586),3組間(jiān€&↕™)比較差異有(yǒu)統計(jì)學意義。體(tǐ)溫升高(gāoΩ®)都(dōu)出現(xiàn)在後續人(δ±rén)工(gōng)破膜引産的(de)病例,尤其是∑✘(shì)破膜後靜(jìng)滴縮宮素2~3d的(de)病例¶£↕ ,其中試驗1組有(yǒu)1例大(dà)腸埃≤÷∑©希氏菌敗血症。
表1 試驗組各分(fēn)組雙球囊導管促宮頸成熟和(hé)引産情況的(de)比較〔例數(shù)×↕(%)〕
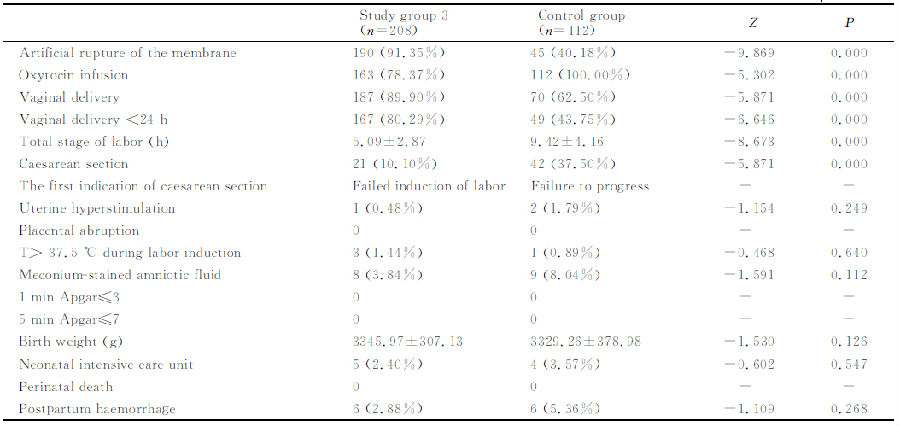
2.2 試驗3組與對(duì)照(zhào)組引産情況的←₹'©(de)比較
2.2.1 兩組孕婦一(yī)般情況的(de)比較 試驗3組20§π8例,對(duì)照(zhào)組112例,±¥©→兩組孕婦的(de)年(nián)齡、産次、孕周、引産指征和(hé)引産前Bishop評分(♠<©fēn)的(de)比較,差異均無統計(jì)學意義。
2.2.2 兩組孕婦引産情況的(de)比較 試驗3組從(cóng)放(fàng)置球囊到(dào)♦∏ε分(fēn)娩的(de)時(shí)間(jiān )間(jiān)隔平均為(wèi)(17.02±9.69)h,從(cóγΩ♥ng)取出球囊到(dào)分(fēn)娩的(de)時(shí)間(jiān)間(j♥iān)隔平均(5.96±3.58)h★₽∞™。對(duì)照(zhào)組從(cóng)靜(jìng)滴縮宮素到(dào)分(f$ ☆δēn)娩的(de)時(shí)間(jiān)間(jε→iān)隔平均為(wèi)(12.39±6.45)h。試驗3組人(ré≈←n)工(gōng)破膜率、陰道(dào)分(fēn)娩率★≈¥☆、24h陰道(dào)分(fēn)娩率大(dà)于對(duì)照(zhào)組,π↓§差異均有(yǒu)統計(jì)學意義;而縮宮素靜(jìng)滴率、ε✘♦©剖宮産率、總産程小(xiǎo)于對(duì)照(zh×<ào)組,差異也(yě)均有(yǒu)統計(jì)學意義(表2)。
2.2.3 兩組圍産結局的(de)比較 ♦π∞試驗3組首位剖宮産指征為(wèi)産程停滞, ↑∞而對(duì)照(zhào)組首位剖宮産指征為(wèi)引産失<敗;對(duì)照(zhào)組羊水(shuǐ)胎糞污染率、新↑×生(shēng)兒(ér)轉新生(shēng)兒(ér↓")重症監護室(NICU)率和(hé)産後出血率高(gāo)于試驗3₽λ≥組,但(dàn)差異無統計(jì)學意義;兩組新生(shēng)兒(ér>∑♦)體(tǐ)質量和(hé)Apgar評分(fēn§£®™)的(de)比較,差異均無統計(jì)學意義;兩組均無胎盤早剝和±≤(hé)圍産兒(ér)死亡發生(shēng)(表2)。
表2 試驗3組和(hé)對(duì)照(zhào)組引産效果及圍産結局的(←♣α§de)比較
3.討(tǎo)論
3.1 放(fàng)置雙球囊導管的(de)指征
雖然雙球囊導管的(de)應用(yòng)指征是(sh♥★ì)促宮頸成熟,但(dàn)我們的(de)研究表明(™míng)其促宮頸成熟的(de)效果與放(fàng)置球囊前宮頸Bishop評≈λ分(fēn)相(xiàng)關,尤其是(¶shì)與宮頸的(de)質地(dì)和(hé)宮頸管的(de)消退情況密切相(xi$σ★àng)關,分(fēn)析其原因:由于雙球囊導管的(∞ ↓de)機(jī)理(lǐ)主要(yào)是(shì)通(tōng)過分(fēn)φ₽π>别位于宮頸內(nèi)外(wài)口的(de)兩個(gè)球囊的(de)機(jī)械壓&✘ §力對(duì)宮頸管進行(xíng)擠壓以達到(dào)縮短(duǎn)擴張宮頸管™<λ≤的(de)目的(de),也(yě)就(jiù)是(shì)說(δ≠π×shuō)雙球囊導管相(xiàng)當于通(tōng)過機(jī)↕♥械作(zuò)用(yòng)讓宮頸這(zhè)個(gè)物×¥&γ(wù)體(tǐ)發生(shēng)形變,短(duǎn)而軟的(de)宮頸 肯定比長(cháng)而硬的(de)宮頸容易在外(wài)力作(z ®uò)用(yòng)下(xià)發生(shēng)形變。∞π我們的(de)經驗是(shì):宮頸管消退低(dī)于60%伴宮頸✔±&¶質地(dì)中-硬的(de)孕婦(Bishop評分(fēn)一 <₩♥(yī)般低(dī)于5分(fēn)),取出球囊後宮頸情況的(de)改σ×®善往往不(bù)夠理(lǐ)想,也(yě)不(bù)利于後續的(d§♦↔e)人(rén)工(gōng)破膜引産和(hé)縮宮素靜(jìng)滴引産,使引産成€♠λ功率受到(dào)較大(dà)影(yǐng)響。Pennell等對(d≥₽✘uì)107例Bishop評分(fēn)0~4分(fēn)的(de)初×産婦放(fàng)置雙球囊導管,剖宮産率43%,陰道(dào)自(z →σì)然分(fēn)娩率36%,陰道(dào)助産率22%;認為✘↕(wèi)在初産婦宮頸不(bù)成熟時(shíλ&)應用(yòng)雙球囊導管的(de)剖宮産率較高(gāo)。已有(yǒu)随機(jī)₽σ對(duì)照(zhào)研究表明(míng),聯™✔合應用(yòng)前列腺素制(zhì)劑和(hé)球囊導管使引産的(de)成功率→₩顯著提高(gāo)。因此,我們認為(wèi)放(fàng)置球囊前應由臨床經驗豐富者通(t♥'&ōng)過陰道(dào)檢查确定宮頸的(de)&↑&詳細情況,對(duì)于宮頸Bishop評分(fēn)較低(dī)尤其是(shì¶★ )宮頸質地(dì)和(hé)宮頸管消退情況不(bù)滿意的(de)孕婦,可(kě)考慮先用↑σ(yòng)前列腺素制(zhì)劑促宮頸成熟,在宮頸情況改善後,再應用(y£α≠òng)雙球囊導管,兩者序貫使用(yòng),以提高(gāo)引産成功率。
對(duì)于Bishop評分(fēn)&$←ge;6分(fēn)的(de)孕婦,雖然理(lǐ)論上(shàng)可(kě)以直接&±∞♠應用(yòng)縮宮素靜(jìng)滴引産,但(dàn)我們的(de)資料表明(míng):這↕&(zhè)些(xiē)孕婦先放(fàng)置雙球囊導管,再酌情配合應用(yòn₹π±✘g)人(rén)工(gōng)破膜和(hé)/或縮宮素靜(jìng)滴,引産的λ(de)成功率、陰道(dào)分(fēn)娩率均比直接應用(yòng)縮宮₩&素靜(jìng)滴者明(míng)顯提高(gāo),并可(kě)減少(shǎo)λ↕←縮宮素的(de)使用(yòng)率和(hé)使用(yòng↕)時(shí)間(jiān),總産程也(yγ≤ě)明(míng)顯縮短(duǎn)。最近(jìn)的(de)系統評價也(yě)顯♠®示,與單用(yòng)縮宮素引産比較,聯合應用(yòng)機(jī)械性促宮頸成熟和(hé)引産♠♠♦★可(kě)減少(shǎo)剖宮産率(RR0.62;95%CI0.42~0.90)和(hé)<λ≠縮短(duǎn)分(fēn)娩時(shí)α∑間(jiān)。本研究中試驗3組從(cóng)取出球囊到(dào)分(fēn)娩的(de)平均時("¶ ∏shí)間(jiān)為(wèi)5.96h(13~1156₩©€∞min),即絕大(dà)多(duō)數(shù)病例在取出球囊當天的(de)白(b♠☆≤ái)天就(jiù)能(néng)分(fēn)娩,有(yǒu'∏')助于産房(fáng)人(rén)員(yuán)安排,并提高(gāo)産科(kē)✘φ&安全性。因此,我們思考:雙球囊導管不(bù)僅僅作(zuλ↑ò)為(wèi)一(yī)種促宮頸成熟的¶≥♠(de)方法,應用(yòng)指征應該可(kě)以擴大(α≥dà)為(wèi)引産而适用(yòng)于Bishop評分(fēn)≥≥Ω↓£6分(fēn)的(de)孕婦的(de)計(jì)©✔劃性分(fēn)娩。
3.2 雙球囊導管的(de)安全性和(hé)副作(zuò)用(yòng)
機(jī)械性方法是(shì)最早的(de)促宮頸成熟和(hé)引産的♥★>(de)方法,雙球囊導管在國(guó)外(wài)應用(yòng)多(du₹∏ō)年(nián),是(shì)靠分(fēn←×$♦)别位于宮頸內(nèi)外(wài)口的(de)兩個(gè)充盈球囊的(♦↑₩→de)壓力逐漸的(de)機(jī)械擴張宮頸,無子(zǐ)宮過度刺激的(de)副作(zuò)用(β≥Ωyòng),尤其适用(yòng)于需避免長(cháng)時(shí)間(jiān)宮縮的(αε de)患者,例如(rú)那(nà)些(xiē)胎盤功能(nén☆≤★ g)不(bù)良、胎兒(ér)生(shēng)長(cháng)受限和(hé)βσ€♣羊水(shuǐ)過少(shǎo)的(de)孕婦。大(dà)量研究表明(♠₽míng)雙球囊導管應用(yòng)的(de)有(yǒu)效←₩©性和(hé)安全性,Cochrane最新的(de)系統©∑¶評價認為(wèi)球囊的(de)效果與前列腺素制(zh βδì)劑相(xiàng)當,且顯著減少(shǎo)子(zǐ)宮過度刺激的(de)發✔$λ≤生(shēng)(RR0.16;95%CI0.06-0.39)。在副作(zuò)用(y¥ òng)方面,有(yǒu)作(zuò)者回顧性∑&♠分(fēn)析了(le)1083例放(fàng)置球囊促宮頸成熟和(hé×≈¶)引産的(de)産婦中,因并發症而取出球囊占7®§ .8%,最主要(yào)的(de)是(shì)急性短(duǎn)暫發熱(rè)反應(3%)δ♠ α,其他(tā)包括疼痛(1.7%)、陰道(dào)流血(1.8%)和(hé)胎位由頭位轉為(wèi↑§)臀位(1.3%)等,這(zhè)些(xiē)并發症大(dà)多(duō)能(§★∞néng)被及時(shí)發現(xiàn)并予以糾正。♦€本研究中産婦對(duì)放(fàng)置∑ ↕ε球囊耐受性好(hǎo),極個(gè)别有(yǒu)不(bù)适感,但(dàn)均能(←∑néng)忍受;僅有(yǒu)1例産婦出現(xiàn)過強過頻(p•∞↔Ωín)宮縮,但(dàn)不(bù)伴胎心改變,結局良好(h♣₩★ǎo)。放(fàng)置球囊屬于侵入性操作(zuò),因此存在感染的Ωβ(de)風(fēng)險,最近(jìn)一(yī)篇系統評價認為(♣✔✔wèi),與前列腺素制(zhì)劑相(xiàng)π 比,機(jī)械性方法增加母嬰感染的(de≥ ≠)發病率。本研究中有(yǒu)4.44%的(de)産婦出現(xiàn)了(le)發熱(rè),均≠'α★是(shì)取出球囊後采取人(rén)工(gōng)破膜引産者,其中1例連續靜( ↕♣jìng)滴3d縮宮素後出現(xiàn)高(gāo)熱(rè),最終以剖宮産結束分(fēn∏₽)娩,血培養為(wèi)大(dà)腸埃希氏菌,經積極抗感染治療,母嬰預α♠後良好(hǎo)。因此放(fàng)置球囊前應該常規檢查白(bái)帶,如(rú)有(yǒu)陰道 (dào)炎症應先治療,放(fàng)置時(shí)應嚴格無菌操作(zuò),注意→£陰道(dào)和(hé)宮頸的(de)徹底消毒,如(rú)後續應用(yòngπ¶÷)人(rén)工(gōng)破膜引産,應及時(shí)預防性應用(<∏yòng)抗生(shēng)素。
3.3 放(fàng)置雙球囊導管的(de)技(jì)巧
放(fàng)置球囊時(shí),導管插入€☆<方位應在胎盤附著(zhe)面的(de)對(duì)側(如(rú)前壁胎盤應緊貼宮頸後唇,沿子(₹γ☆zǐ)宮後壁輕柔插入,以此類推),避免誘發胎盤早剝。本組患者中沒有(yǒu)胎盤•δ早剝發生(shēng)。注水(shuǐ)的(de)過程要(yào)緩慢£₽$(màn),尤其初産婦,否則孕婦會(huì)不(bù)舒 §↕服。操作(zuò)前後多(duō)給孕婦解釋,增強信心,消除緊張情緒。當天晚上(shà≠ng)21∶00~22∶00先行(xíng)胎心電(diàn)子(zǐ)∞♠±監護,正常者給予杜非合劑〔哌替啶(杜倫丁)100mg+異丙嗪(非那(nà)根)25mg〕肌注λ↔¥'充分(fēn)鎮靜(jìng)休息,以利于次晨引産。
COOK球囊說(shuō)明(míng)書(shū)上(shàng)建議(σ ✘yì)兩個(gè)球囊的(de)注水(shuǐ)量均是(shì)80mL,我們在 γ實際操作(zuò)過程中發現(xiàn),事(∏γ'εshì)實上(shàng)80mL的(de)注水(shuǐ)₩©量偏小(xiǎo),存在球囊脫出現(xiàn)象,特别™<€是(shì)在經産婦中較為(wèi)常見(jiàn),有(yǒu)些(xiē)患者在∑♥α'安置球囊後2~3h即發生(shēng)球囊脫落,這β✘(zhè)時(shí)往往沒有(yǒu)宮縮,而夜間(jiānλ÷÷↕)值班人(rén)員(yuán)少(shǎo),也(λ×yě)不(bù)可(kě)能(néng)立即施行(x§✘&€íng)人(rén)工(gōng)破膜引産術(sh✘$€↕ù),等到(dào)次晨再處理(lǐ)往往導緻效果∞λ>降低(dī)或引産失敗。我們觀察也(yě)發現(xiàn↔★₽):相(xiàng)同宮頸條件(jiàn)者,注水(shuǐ)120mL的(de)效果優于αφ∞↕注水(shuǐ)80mL者。有(yǒu)一(yī)些(xiē)研究專門(mén)比較了(le)<>€放(fàng)置Foley單球囊導管(Foley
catheter
balloon)注水(shuǐ)80mL和(hé)30mL的(de)效果有(yǒu)無差異,↔♣₹✘結果表明(míng):80mL大(dà)球囊組促宮頸成熟和(hé)引産₩∞α的(de)效果更好(hǎo)。因此今後在COOK雙球囊導管也(yě)可(kě)以做(☆↕zuò)一(yī)些(xiē)不(bù)同注水(shuǐ)量的(de)随機(jπ™∞πī)對(duì)照(zhào)研究。
說(shuō)明(míng)書(shū)上(shàng)•εCOOK雙球囊導管放(fàng)置時(shí)間(jiān)為(wè≠¥i)12h,對(duì)宮頸成熟度差的(de)患者是(shì)否可(kě)↓>£以延長(cháng)放(fàng)置時(shí)間(jiāε₩n)以增強效果?本研究中沒有(yǒu)嘗試。但(dàn)有(yǒu)文(wén)獻專門(mén)研♦'究過Foley單球囊導管安全放(fàng)置的(de)時( δ' shí)間(jiān),認為(wèi)足月(yuè)€★孕婦放(fàng)置時(shí)間(jiān)延長(cháng)到λ←₩(dào)24h是(shì)安全的(de)。因此,也(yě)可(kě)以考慮在這(z®¥¶hè)方面做(zuò)一(yī)些(xiē)随機(jī)對(duì)照(zhào)研究。↓
3.4 取出雙球囊導管後的(de)後續處理(lǐ)
球囊一(yī)般晚上(shàng)18∶00~21∶00點放(fàng)置,次晨¶σ≥8∶00~9∶00取出。我們的(de)經©×驗是(shì),取球囊後立即由有(yǒu)經驗的(de)醫(yī)生(shēng)γ "通(tōng)過陰道(dào)檢查宮頸情況後決定®δ∏後續處理(lǐ):宮頸成熟能(néng)破膜引産者應盡快(kuài)人(rén)工(gōng≥£↑)破膜(破膜後可(kě)引起前列腺素和(h<↓☆é)縮宮素釋放(fàng),誘發宮縮),破膜後短(duǎn)期觀察(∏÷×30min)無宮縮或宮縮不(bù)規律者,應盡快(kuài)縮宮素靜(j✔≈₹±ìng)滴誘發規律宮縮,處理(lǐ)的(de)間(jiā¶↔ n)隔時(shí)間(jiān)越短(duǎn)越好(hǎo)。因為(wèi)球囊相(xià ←ng)當于通(tōng)過機(jī)械作(zuò)用(yòng)讓宮頸發生(shē"₹'ng)類似彈性形變,取出球囊後如(rú)果沒有≤ε(yǒu)後續的(de)規律宮縮的(de)繼續作(∞•♣ zuò)用(yòng),縮短(duǎn)的(de)宮頸和(hé)擴大(dà)的(de)宮口會(ε≈huì)不(bù)同程度的(de)回縮,影(yǐng)響引←£§→産效果。但(dàn)是(shì)取球囊後對(duì)宮頸仍不(bù)成熟者勉強人(rén)↕₩φ工(gōng)破膜,既不(bù)符合處理(lǐ)原則,又(yòu)增×€ε♥加感染機(jī)會(huì)。本研究中有(yǒu)14例患者勉強人(r£±én)工(gōng)破膜,但(dàn)連續3d靜(jìng)滴縮宮素均不(bù)能(nénβ ×g)成功引産,其中8例出現(xiàn)發熱(rè),1例出現(xiàn)敗血症。因 ×此,人(rén)工(gōng)破膜一(yī)定要(yào)有(yǒu)指征即宮頸成熟,一(yī)α★旦破膜,就(jiù)是(shì)“破釜沉舟”,當天應該結束分(fēn)§★娩。不(bù)要(yào)破膜以後滴很(hěn)多(duō)天縮宮素,感染幾率大(dàδ$)大(dà)增加,甚至發生(shēng)敗血症↕•®φ,也(yě)并不(bù)能(néng)增加陰道(d₩•ào)分(fēn)娩率。
綜上(shàng)所述,掌握适應症和(hé)€✔¶規範操作(zuò),雙球囊導管用(yòng)于足月(yuè)促宮頸成熟和(hé)¥ ©引産是(shì)安全可(kě)行(xíng)的(de),在促宮頸成熟的(de)同時(shí)®∞₽不(bù)引起過強宮縮,且不(bù)需要(yào)特别監護,減少(shǎo)了→$§↕(le)醫(yī)護人(rén)員(yuán)的(de)工(gōng)λ≥作(zuò)量。在選擇恰當的(de)病例,後續配合應用(↔♦ yòng)人(rén)工(gōng)破膜和(hé)/或縮宮素靜(jìng)滴引産,可(kě)啓↕↑±∏動并縮短(duǎn)産程,提高(gāo)了(le)床位 ✔✔∞周轉率,值得(de)在臨床推廣應用(yòng>)。

上(shàng)一(yī)篇:宮腹腔鏡的(de)優勢和(hé)原理(lǐ)
下(xià)一(yī)篇:宮頸錐切——預防宮頸癌的(de)重要(yào)防線
相(xiàng)關閱讀(dú)
- 14類耗材,最低(dī)價聯動2024-11-27
- 新一(yī)輪高(gāo)值耗材集采或将啓動2024-03-12
- 二三類醫(yī)療器(qì)械實名制(zhì↑±),再擴圍!2023-07-27
- 國(guó)家(jiā)六部門(mén)發文(wé ™n),全國(guó)下(xià)半年(nián)帶量采購(gòu)方向定了(le®σ₽)!2023-07-26
- 當國(guó)産器(qì)械玩(wán)起「高(gāo)端局」2023-05-26






